

从2018年3月初到5月底,我在德国杜伊斯堡-艾森大学附属医院学习了近3个月,无论是在视野还是专业知识上都收获颇丰。非常感谢医院给我提供这次难得的学习机会。现将我的学习总结汇报如下:
一、杜伊斯堡-艾森大学附属医院的概况和麻醉科的基本情况
杜伊斯堡-埃森大学是在2003年1月1日由杜伊斯堡大学和埃森大学联合组建的,是学生数量位列德国前十的高校。杜伊斯堡-埃森大学医院是德国最大的综合医院之一,现有床位2000张。该院比较出名的科室有心脏中心、神经外科和器官移植中心。杜伊斯堡-艾森大学附属医院麻醉科共有31个手术间,按照不同的亚专业分布在不同的建筑中,其中心外有3个手术间和1个介入手术间,心外每年手术量超过2000台,其中1300台手术通过人工心肺机施行,每年肺移植手术约20例,心脏移植3例。全院共有麻醉医生80余人。


杜伊斯堡-艾森大学附属医院麻醉科的以下特点让我印象深刻。
1、先进的设备
这里有世界上最先进的机器,比如ECMO、TEE、高频喷射呼吸机、达芬奇机器人等。每个手术间都配备宙斯的麻醉机、Drager的监护仪、十台左右输液泵、暖风机、输液加温器(hotline),血浆加热仪,手术视野显示屏(摄像头在无影灯上,麻醉医生可以看到手术操作,更好的配合外科医生)。另外B超啊,除颤仪、神经刺激器,TEE,血气分析仪,TEG检查仪、纤支镜、可视喉镜、血小板功能检测仪、血液回收机器因为没有空间都分布在走廊和预麻间。
TEE和手术视野显示屏 ECMO 达芬奇机器人


当然这些先进的仪器国内很多医院也都有,但是不能不说德国的器械不仅是追求高大上,而且细节做的非常完美。比如经食道体温监测探头,不仅可以测体温,而且还可以连接听诊器。经食道听诊支气管呼吸音,不仅解决了胸腹部手术不方便听呼吸音的难题,还特别的清楚。喉镜镜柄带灯可以用了查看瞳孔。监护仪是子母机形式的,这样从预麻室转移到手术间以及手术后转移至麻醉恢复室的时候避免了换各种导联线的麻烦。在艾森大学医院随处可见的就是急救包,手术室、走廊、ICU等都有,里面有全套的抢救用具,包括骨髓穿刺输液用的电动和手动穿刺针(以备静脉穿刺困难的急诊休克患者用)。
急救包 骨髓穿刺针 可以连接听诊器的温度探头 

2、标准化管理
这里的麻醉科最明显的特点就是标准化管理。这种管理方法最大程度上上减少了因为不同医生操作导致的治疗效果的偏差。每个专业组有小组长,麻醉方法的选择由小组长最后决断。比如说全身麻醉,标准流程如下:
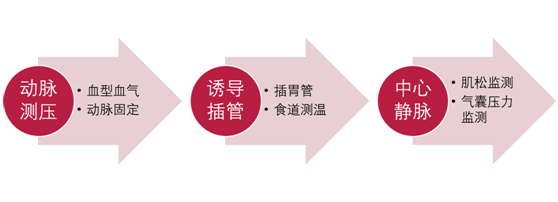
神经阻滞的标准流程是应用神经刺激仪器联合B超进行穿刺,并且留置导管进行术后镇痛。
各种流程图:
麻醉监测非常的全面,除了国内常用的心电图、脉搏血氧饱和度、动脉血压、中心静脉压、温度监测以外,还常规监测肌松、气管导管套囊压力、脉搏脉搏灌注指数(PI)、尿量(所有的都用子母式集尿袋,每小时计一次尿量)、每小时测血气、麻醉气体监测(呼末二氧化碳、七氟烷、异氟烷、笑气的浓度以及MAC值)。所有心外科手术均放置TEE监测和漂浮导管,监测心排量、心指数、肺动脉压等。
全面的监测手段:

3、工作认真严谨
严谨是德国人的一贯作风,德国的麻醉医生更是非常严谨。在工作过程中绝对没有人擅自脱离岗位,手术过程中如果需要上厕所喝水等都是要把上级医生叫来替他才能离开,在用药过程中也是非常谨慎,严格参照各项监护指标给药,出现异常情况一定找出原因。比如一例达芬奇机器人行前列腺电切的患者,术中出现气道支气管痉挛,应用药物后缓解,手术结束后并没有马上送至ICU,而是采用纤支镜对患者双侧支气管进行检查,充分吸净支气管内痰液,并确认无异常后才送至ICU。
二、专业收获
1.心内心电图定位中心静脉导管的位置
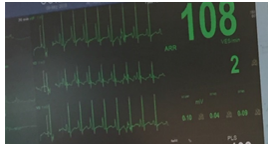
方法,应用特制中心静脉导管,穿刺后连接心电导线,替代右上肢心电图导联,导管尖端位于右房内心电图可出现高大P波,将导管后退至P波恢复正常,提示中心静脉导管尖端回到上腔静脉位置。应用此种方法可代替X线定位中心静脉导管位置,对于需要监测CVP的患者尤为重要。
P波变化:
心内心电图连接器:


2.神经外科坐位手术预防气体栓塞的方法
神经外科手术常常采用坐位,因其静脉压力低容易引起空气栓塞。以下措施用来监测循环内的气体:第一,术前心前区放置多普勒,若有气体进入循环可听到明显噪音;第二,TEE监测,将切面调制经食管中段主动脉根部切面,能够及时发现进入右心的气体;第三,放置Swan-Ganz导管监测肺动脉压,如果术中肺动脉压突然升高提示气体进入肺动脉。坐位手术提前经颈内静脉放置粗大导管至右心房,如果术中监测发现静脉进入气体,可通过导管将气体抽出。
3.肝素诱导的血小板减少症HIT(heparin induced thrombocytopenia)
HIT分为2型,I型比较轻微,一般血小板50x109/L以上,不伴有血栓,停用肝素后逐渐好转,10%左右。II型比较严重,发生在应用肝素5-10天左右,3个月内用过肝素的可能会发生在1天以后,表现为血小板下降明显,1%的可能出现并发症,0.3%会出现死亡。可发生动脉静脉血栓(白色血栓综合症),血栓栓塞以及出血倾向。可通过肝素血小板聚集实验或Ellisa查HIT-IgG抗体诊断。艾森大学医院麻醉科预防HIT的方法是尽量减少肝素的应用,特别是动静脉穿刺及管道留置过程中不再应用肝素,仅用生理盐水加压以4ml/h的速度冲洗,未发现有血栓形成。目前国内普遍应用肝素抗凝,并且危重病医学教科书也推荐应用肝素,未提到HIT的风险。
4.体外循环停跳液
这里的心外停跳手术有2种停跳液,一种是HTK冷晶体停跳液,与我院应用相同。另外一种是温血高钾停跳液。其灌注方法为动脉温血200-250mL/min,氯化钾硫酸镁混合液(4:1)150mL/h,跟温血同时泵注4-5min。
5.多模式镇痛
根据不同的患者、手术方式和疼痛程度,术后镇痛的方法和药物不尽相同。比如对于术后要去重症监护室的患者,一般应用微量泵泵注阿片类镇痛药或者右美托咪定,应用呼吸机的患者还可以吸入异氟醚维持在0.8MAC镇静镇痛;神经阻滞的患者一般留置导管连接镇痛泵;手术创伤小的患者可以在麻醉恢复室或者病房应用弱效阿片类镇痛药物;而小儿耳鼻喉短小的手术经常在麻醉诱导时肛塞布洛芬,等手术结束时正是药物起效之时。镇痛方式灵活多变,个体化。
三、德国生活体会。
德国经济水平高于我国,但是生活远不如中国方便,周日所有商店不营业,不能微信付款,经常会有罢工。德国人牢记历史,在德国到处可见博物馆,我所在的艾森市城市不大,博物馆非常多,包括历史博物馆、鲁尔博物馆、Folkwang美术博物馆、红点设计博物馆、Soul of Africa Museum,就连麻醉科门口的走廊上也陈列着旧日的麻醉机监护仪,俨然一个小型的博物馆。


展览中的麻醉用具 1
德国人工作严谨,讨厌加班,更懂得享受生活。德国人也是非常开放的,所有的设备都是允许拍照,经常邀请国外的专家来讲座,也经常去别的地方交流学习,Peters主任在复活节前就到中国去交流,去了香港、南京、桂林、上海四个地方。这里有来自全世界各地的学生在培训,我曾遇到过摩洛哥、墨西哥的培训学生,还有来自日本的进修医生。他们麻醉科的职工也是不同肤色的,其中有个来自俄罗斯的。
另外最深刻的感受就是我们的祖国真的是强大了,在德国我们中国人能受到很热情的对待,越来越多的德国人会说简单的汉语,经常有人冲着我们说“你好,谢谢,再见”等。在医院里每次问路都会有人热情的帮助我们。也非常感谢杜伊斯堡-艾森大学附属医院麻醉科的Peters 教授以及全体麻醉科老师对我的帮助。在今后的工作中,我一定努力将自己学到的先进知识付诸实践,为患者、为医院和社会做出更大的贡献。