杜克大学医学中心
麻醉门诊
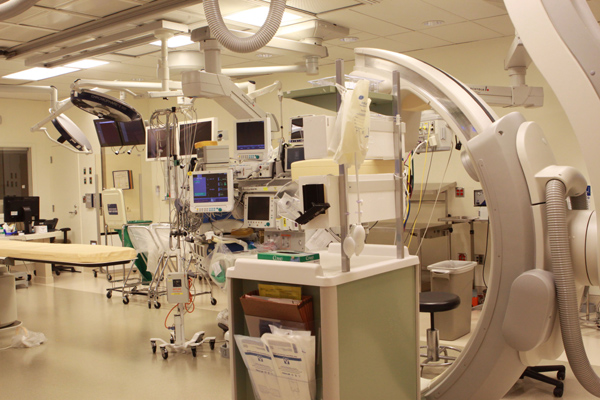
混合手术室
手术室麻醉监测设备
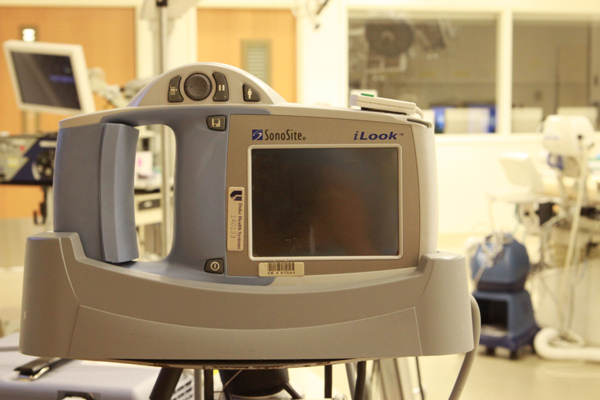
深静脉穿刺超声引导仪

麻醉手术信息管理系统
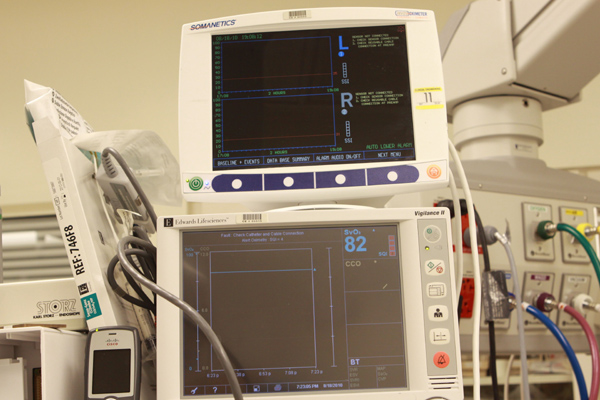
脑氧饱和度监测仪和心排量监测系统

手术室走廊
受山东省卫生厅和滨州医学院附属医院选派与资助,我于2010年4月15日至10月15日在美国杜克大学医学中心麻醉科访问学习半年,学习内容主要包括麻醉科工作常规、各种麻醉方法特别是心血管手术的麻醉进展、临床及基础研究方法、手术室管理等。感受及收获颇多。
杜克大学建校于1838年,拥有3,031名教职员工,32,848名工作人员,6,400名本科生和7,262名研究生。 连续五年在全美大学排行榜上名列第5,是享誉世界的知名学府,也是当之无愧的美国最优秀大学。 校园占地面机8,610英亩,是仅次于斯坦福大学的全美第二大校园。杜克医学院是仅次于哈佛和约翰霍普金斯大学的医学院,为美国排名前三的医疗机构。杜克大学医学中心成立于一九三○年,位于西校区,包括医学院、杜克大学医院、护理学院及其研究所。
我所学习的麻醉科共有工作人员500多人,包括主治医生、住院医生、医生助理、麻醉护士、麻醉技术员、临床及基础研究人员等。年住院病人麻醉人次32000多例。手术室共有护士200多人,有一专门手术室经理负责管理。杜克医学中心麻醉科每年获得的美国国立卫生研究院科研资金十余年来一直位居全美医院麻醉科前十位。心血管外科技术力量雄厚,排名一直位居美国医院心血管外科前六位,能开展心肺移植、微创冠脉搭桥、微创换瓣、主动脉瘤修复矫治、复杂先心矫治等各种高难度手术。相应的心血管手术的麻醉和灌注水平也位居世界前列。
我的指导教师是Tong J Gan教授,他是麻醉科负责临床研究的副主任,著作颇丰,发表论文八十余篇,享有世界声誉,并多次到中国讲学。
通过认真的观察学习,发现杜克医学中心麻醉科、手术室、外科系统有许多鲜明的不同于国内的特点和优势,值得我们借鉴学习,同时也代表着相关医学发展的方向。
1、外科系统手术病人的工作流程不同于国内。
择期手术病人的各种检查都是提前预约,无须提前住院,手术前一天到麻醉科门诊(Pre-Operative Screnning)进行麻醉前查体和评估。麻醉科门诊有20多位医生助理和1位主治医生,每天要完成100多病人的术前检查。医生助理是美国医院特有的一种职业群体,主要是考虑到美国医生紧缺,且培养周期长、费用高。而医生助理只需两年培训,且薪水支出明显低于执业医生,他们在主治医生的指导下从事技术含量较低的工作,遇到处理不了或自己拿不准的问题就去请教主治医生,自己负责的部分完成后请主治医生签字,然后将检查结果录入电子病历。主麻医生在科室任何一台电脑上可以查阅第二天手术病人的病例资料,做到心中有数。手术的当天病人办理入院手续,主麻医生与病人见面,完成术前谈话、签字等相关手续,然后直接接入手术室。术后1-3天大部分病人办理出院手续或转入社区医院。这样病人的住院时间明显缩短,周转加快,既节约病人的医疗费用,又有效提高大的医疗中心的工作效率,缓解其床位紧张的难题。
2、手术室各种设备齐全,术中监测完善。
初到杜克医学中心手术室会有一种奢华的感觉,房间已是比国内手术间大很多,但因为摆满各种仪器,仍显得较拥挤。心血管手术的房间更是设备众多。麻醉监测有常规心电监护、脉氧饱和度监测、动静脉压力监测、肺动力学监测、心排量监测、脑氧饱和度监测、温度监测、麻醉深度监测、血气分析、凝血功能监测、TEE监测,大动脉手术或深低温停循环手术还要脑电功能监测等。每个房间内有五台显示器,其中三台在手术床的左右和尾侧,麻醉、灌注、外科医生可以在各个角度看到病人生命体征变化或腔镜手术的影像资料。每个房间有病人气体和液体保温系统两种,从根本上解决了术中、术后病人寒冷、低体温的问题。快速输注系统既可以快速输注液体、血液,同时还能将液体加温。插双腔管的病人都是纤支镜引导,显示器直视,既一目了然,又便于教学。每个房间都有TEE,术前可以复查、修正诊断,协助动静脉和冠状静脉窦插管定位,手术结束后还可以立即检查手术效果。深静脉穿刺都是在超声引导仪下完成。
3、各种操作严格按着指南要求精心完成。
病人入室后各种监测电极的放置、动静脉通路的开放、面罩吸氧、控制呼吸、气管插管及固定等都是严格按着标准执行。气管插管后常规放胃管吸引胃食道内容物,然后撤出。深静脉穿刺既是富有经验的高年资医生也要在超声引导下进行,穿刺针刺入静脉后,要先常规接一塑料导管目测压力,排除动脉的可能后,再置入导丝,导丝置入后要先拍照,存为病历资料,这样即保证了病人的安全,也为万一出现纠纷,保护医生和医院提供证据。如果遗漏步骤,住院医生总是及时返回前一步,进行纠正。雷打不动的还有切皮前的再次集体核对病人,巡回护士拿着病历高声念着病人的信息和要进行的手术,主刀医生和主麻医生要一一高声作答,完全无误后,手术方能开始。
4、人性化的管理,和谐的团队关系。
麻醉科的网页上每周变化一次内容,并及时发送到每个员工的邮箱。让大家及时了解科室和医院内的新闻以及科室的工作安排、业务讲座、手术安排等。每批进出科室的员工、住院医生、研究工作者以及我们这些访问学者都会在网页上及时发布消息,公布姓名,并配有热情洋溢的欢迎辞或诚挚的感谢信。每个人包括来科室学习的所有人的生日都会配发图片祝愿生日快乐。员工或家人生病、住院、手术、生孩子都有祝福早日康复和祝贺的内容,家庭有困难的还会鼓动大家探视或捐款。每逢有新员工进入,手术室门口的墙壁上会配发新员工的照片,简单介绍、希望大家关照的内容等。手术期间会安排专人接替工作,让护士、麻醉医生、灌注医生吃饭、喝水。人性化的管理不仅体现在管理者和员工之间同时也体现在医患之间。病人接入房间后,医生护士热情迎接,护士总是面带微笑、轻声细雨的和病人交谈。遇到小患者,麻醉医生、护士还会唱歌、跳舞逗其开心,消除恐惧。不配合的患儿,允许一名家长更换参观衣后陪同进入房间,手术间内放映患儿喜爱的DVD大片,分散其注意力,使患儿在兴奋中进入梦乡。各专业之间密切配合,相互尊重。手术过程中听不到发脾气、吼叫或训斥助手和护士,尽管他们中很多人都是世界知名专家。当然麻醉、手术也有不顺利的时候,没有人怨天尤人、推卸责任、训斥、怒吼。这时看到的只是大家工作节奏加快,注意力更加集中,配合更加默契,气氛紧张仍不失和谐。
5、心血管微创手术备受推崇。
杜克大学医学中心心血管外科开展心血管微创手术已有十余年的历史,技术日臻完善。冠脉前降支搭桥、主动脉瓣换瓣、二尖瓣换瓣或联合换瓣都采用小切口进胸,而国内尚没有一家医院独立开展微创换瓣手术,差距甚大。传统的换瓣手术要纵锯胸骨,切口长达20-30厘米,术后要用钢丝固定胸骨,创伤极大。而微创开胸手术不切断胸骨,只需要两个小切口,一个2-3厘米,一个3-5厘米。创伤小,出血少,手术时间短,术后痛苦小,康复快,外表美观。这样的微创手术不仅要求外科医生操作精巧、技术精湛,灌注及麻醉医生也有其特殊要求。灌注须应用离心泵,这样动静脉插管可以选择口径较细的导管,便于术野暴露。对于有主动脉瓣关闭不全或冠状动脉弥漫性硬化的患者,麻醉医生须经颈内静脉穿刺插入冠状窦逆灌管做心肌逆行灌注。冠状窦逆灌管的插入有很高的技术难度,麻醉医生需借助食道超声心动图的引导,并结合心房、心室、冠状动脉的压力变化进行定位。定位必须精确,导管插入过深或过浅均可影响心肌灌注,导致手术失败。在杜克医学中心各专业配合默契,微创心血管手术已是轻车熟路,很多患者从全国各地慕名而来求医诊治。
6、脏器移植、机器人辅助手术、腔镜手术、新生儿心脏手术等都处于世界领先水平。
杜克大学医学中心是美国三大器官移植中心之一,移植脏器种类、数量、存活率均位居美国前列。能开展心、肺、肝、肾、骨髓、肠、胰腺等多种脏器移植手术。心、肺、肝联合移植开展了2例,而全美只有11例;肝肺联合移植开展了6例,其它中心一共39例;肺、骨髓联合移植全美只有杜克开展1例;脏器移植手术的领先地位更是体现了各专业之间的默契配合和精湛医术。杜克医学中心有手术机器人3台,能协助外科医生做更精细的微创高难手术。腔镜手术各科已广泛开展。子宫、卵巢、肾、肾上腺、前列腺、阑尾、疝气、肺、食道、胃、胰十二指肠、脾、肠道手术等均可用腔镜完成。70%左右的肺叶及全肺切除术是在胸腔镜下完成,原本需要开胸大切口完成的手术只需要2-3个1-2厘米左右的小切口即可完成,明显减轻了病人的痛苦和住院费用。由于产前检查的普及及胎儿超声技术的成熟,先天性心脏病在出生前都已确诊,这样使一些复杂先心病如大动脉转位、左心发育不良综合征等出生后如果没有矫治就很快死亡的患儿有了救治的机会。杜克医学中心几乎每天都有出生2-3天的新生儿的先心矫治手术,这些患儿大多发育不良,体重只有2-3公斤甚至更低,从动静脉穿刺、气管插管到手术操作、转机等,对麻醉医生、外科医生、灌注医生都是挑战和考验,在杜克医学中心各专业医生都能熟练地完成本职工作。为防止甲状腺手术时误伤喉返神经,在甲状腺叶或次全切手术时常规应用喉返神经监测装置。喉返神经监测要求两个电极套在气管导管上,气管插管后这两个电极位于声门之间;另两个电极一个刺入左肩部,一个套在手术钳上供外科医生探测神经用。四个电极接入一监测设备,当手术钳接近喉返神经时,监测设备就会根据手术钳距离喉返神经的远近发强弱不等的报警声。神经外科手术过程中的唤醒技术也很有特色。有些脑部肿瘤手术为了精确定位和避免损伤重要部位,术中须将病人唤醒,并和病人不断交谈,手术者根据患者的反应确定切除范围。这对麻醉医生是一挑战。诱导时就要考虑选用药物半衰期超短的药物,又要考虑病人唤醒时须安静合作、不躁动。同时因为要病人讲话,须拔出气管导管或喉罩,所以要保证自主呼吸不受影响,且手术仍在进行还要保证病人不疼,难度很大。但杜克的麻醉医生不但能熟练操纵整个过程,更重要的是病人清醒后医生对病人不厌其烦的态度和发自内心的关爱给我留下了深刻印象。
7、日间手术广泛开展。
日间手术是指不需要住院的门诊病人在门诊手术室完成的手术,可以降低病人医疗费用,减轻医疗中心床位紧张的难题。杜克医学中心每年完成需要麻醉的日间手术7000多例,麻醉方法以区域阻滞为主,在超声引导下完成,镇痛效果好,病人痛苦小,术后还可留管进行镇痛。在我国目前住院难、医疗费用高的情况下,日间手术是值得借鉴的运营方式。
在Tong J Gan教授的安排和协调下我还到麻醉科的部分实验室观察、学习。大鼠体外循环模型是Mackensen教授独创的小动物模型,在这里可以用相对廉价的大鼠复制体外循环下心、脑、肺、肝肾、肠等脏器的缺血性变化、基因蛋白表达和干预措施的效果等;还可以复制深低温停循环后重要脏器的病理生理变化情况。Warner教授的神经保护实验室是以小鼠、大鼠等动物复制全脑和局脑缺血后及各种干预措施下脑组织缺血性变化及其机制。大鼠模型要做气管插管机械呼吸、有创动脉测压、连续体温测定等,控制条件十分严格,完全不同于国内。Moon教授的高气压医学实验室主要研究人体暴露在海底和高原时心肺功能的变化和高原肺水肿的病理生理变化。实验室内的技术人员工作态度十分严谨,责任心很强,每一步都精益求精。
半年的学习,时间虽短暂,但紧张又充实,不仅专业技术得到提升,思想意识也进一步升华。在这里我要感谢山东省卫生厅、滨州医学院附属医院的领导给我提供了这样难得的学习机会;更要感谢我的指导教师Tong J Gan教授给我的关照和帮助;感谢杜克医学中心麻醉科的全体同行们。我一定要把我看到和学到的知识和技术运用到实际工作中去,为缩小我们和发达国家的医学差距而努力奋斗。